Una piccola chiazza ruvida che compare insidiosamente sulla pelle, magari sul viso, sulle mani o sul cuoio capelluto, e che sembra non voler guarire, desquamandosi o arrossandosi. Spesso, la si scambia per una semplice macchia solare, una secchezza cutanea o una lesione innocua legata all'età.
Tuttavia, dietro a questo aspetto apparentemente benigno, può celarsi un segnale cruciale che la nostra pelle ci invia: la cheratosi attinica. Lungi dall'essere un mero inestetismo, questa è una condizione pre-cancerosa, una spia che indica un danno solare significativo e un potenziale rischio di evoluzione verso forme più aggressive di tumore della pelle. Comprendere cosa sia esattamente la cheratosi attinica, saperne riconoscere i sintomi e l'aspetto, identificare le cause che la favoriscono e, soprattutto, conoscere i rimedi e i trattamenti disponibili è fondamentale per affrontarla con consapevolezza e per prevenire complicanze.
Sintomi e aspetto della cheratosi attinica e come riconoscerla
La cheratosi attinica (KA), nota anche come cheratosi solare, è una lesione cutanea pre-cancerosa che si sviluppa a causa del danno cumulativo provocato dall'esposizione cronica ai raggi ultravioletti (UV) del sole. È considerata una lesione pre-maligna perché, se non trattata, può evolvere in carcinoma spinocellulare, un tipo di tumore della pelle.
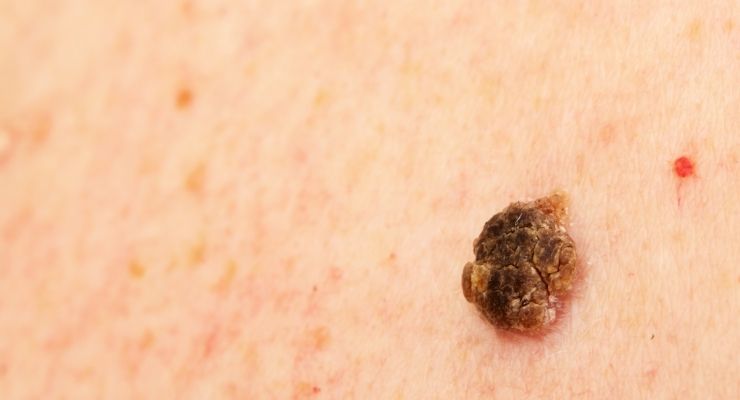
L'aspetto della cheratosi attinica può variare, ma ci sono alcune caratteristiche comuni che aiutano a riconoscerla:
- dimensione: tipicamente piccole, da pochi millimetri a 1-2 centimetri di diametro.
- colore: possono essere rosse, rosa, marroni, o del colore della pelle circostante, a volte con una tonalità giallastra.
- texture: la caratteristica più distintiva è la loro ruvidità. Al tatto, la lesione appare come una piccola macchia o placca ruvida, squamosa, simile a carta vetrata o a una crosta secca e aderente. Questa ruvidità è spesso più percepibile al tatto che visibile a occhio nudo.
- forma: possono essere piane, leggermente rilevate o a forma di cupola. I bordi sono spesso irregolari e non ben definiti.
- sintomi associati: possono essere asintomatiche, ma a volte causano:
- prurito
- bruciore
- dolore al tatto
- sanguinamento, specialmente se grattate o traumatizzate.
Come riconoscerla: La cheratosi attinica si manifesta prevalentemente nelle aree del corpo cronicamente esposte al sole.
Le zone più comuni includono:
- viso: in particolare fronte, naso, guance, labbra, orecchie.
- cuoio capelluto: soprattutto in persone calve o con capelli diradati.
- dorso delle mani e avambracci.
- collo e décolleté.
- spalle.
È fondamentale prestare attenzione a qualsiasi macchia ruvida, squamosa o arrossata che non guarisce entro poche settimane (2-4 settimane), specialmente se si trova in aree esposte al sole.
La diagnosi di cheratosi attinica è posta da un medico, solitamente un dermatologo. Il processo diagnostico include:
- Visita dermatologica ed esame clinico: il dermatologo esaminerà attentamente la lesione sospetta e l'intera pelle del paziente, cercando altre lesioni o segni di danno solare. Verrà raccolta l'anamnesi, inclusa la storia di esposizione al sole e la storia familiare di tumori cutanei.
- Dermoscopia: è uno strumento essenziale per il dermatologo. Utilizza un dermatoscopio, un dispositivo che ingrandisce la lesione e permette di visualizzare strutture e pattern non visibili a occhio nudo, aiutando a distinguere la cheratosi attinica da altre lesioni cutanee benigne o da altri tipi di tumori della pelle.
- Biopsia cutanea: se il dermatologo ha un forte sospetto o se la lesione è atipica, può eseguire una biopsia cutanea. Si tratta di una procedura semplice, eseguita in ambulatorio sotto anestesia locale, che preleva un piccolo campione di tessuto dalla lesione. L'esame istopatologico del campione è l'unico modo per confermare la diagnosi e valutare il grado di atipia cellulare o l'eventuale evoluzione verso un carcinoma.
La diagnosi precoce è cruciale per prevenire la progressione della cheratosi attinica a un tumore invasivo.
Cause e fattori di rischio della cheratosi attinica
La cheratosi attinica è causata principalmente dal danno cumulativo provocato dall'esposizione cronica e prolungata ai raggi ultravioletti (UV) del sole. È una chiara indicazione che la pelle ha subito un danno solare significativo nel corso della vita.
Le principali cause e fattori di rischio includono:
- Esposizione solare cronica e cumulativa: questa è la causa principale e più importante. Anni di esposizione al sole, anche moderata, senza un'adeguata protezione, portano a un danno al DNA delle cellule cutanee. I raggi UV (UVA e UVB) inducono mutazioni genetiche che possono portare alla crescita anomala delle cellule.
- Fototipo cutaneo: persone con pelle chiara (fototipo I e II, che si scottano facilmente e non si abbronzano o si abbronzano con difficoltà), occhi chiari e capelli biondi o rossi sono più suscettibili. Hanno meno melanina, il pigmento protettivo della pelle.
- Età: l'incidenza aumenta con l'età, poiché il danno solare è cumulativo e i meccanismi di riparazione del DNA possono diventare meno efficienti. È più comune dopo i 40-50 anni.
- Sesso maschile: gli uomini sono spesso più colpiti, probabilmente a causa di una maggiore esposizione al sole per attività lavorative o ricreative e una minore tendenza a utilizzare la protezione solare.
- Immunosoppressione: pazienti con un sistema immunitario indebolito (es. trapiantati che assumono farmaci immunosoppressori, pazienti con HIV/AIDS, persone in terapia chemioterapica) hanno un rischio significativamente maggiore di sviluppare cheratosi attiniche e di vederle progredire. Il sistema immunitario è meno efficace nel riconoscere ed eliminare le cellule danneggiate.
- Precedente storia di cheratosi attiniche o tumori cutanei: chi ha già avuto cheratosi attiniche o altri tumori della pelle (carcinoma basocellulare, spinocellulare) ha un rischio maggiore di svilupparne di nuove.
- Esposizione a radiazioni: la radioterapia o altre fonti di radiazioni ionizzanti in passato possono aumentare il rischio.
- Esposizione a sostanze chimiche: in rari casi, l'esposizione a determinate sostanze chimiche (es. arsenico) può essere un fattore di rischio.
La comprensione di questi fattori di rischio è fondamentale per la prevenzione e per l'adozione di un'adeguata protezione solare.
Quando la cheratosi attinica è pericolosa?
La cheratosi attinica è considerata una lesione pre-cancerosa o un carcinoma spinocellulare in situ (cioè confinato allo strato più superficiale della pelle). La sua pericolosità risiede nella sua potenziale evoluzione verso un carcinoma spinocellulare invasivo.
- Rischio di evoluzione: si stima che una percentuale variabile di cheratosi attiniche (dal 5% al 20% in 10 anni, a seconda degli studi) possa evolvere in carcinoma spinocellulare invasivo. Sebbene la percentuale di singole lesioni che progrediscono sia relativamente bassa, il rischio aumenta con il numero di cheratosi attiniche presenti.
- Carcinoma spinocellulare: questo è il tipo di tumore della pelle che può svilupparsi dalla cheratosi attinica. A differenza del basalioma (che raramente metastatizza), il carcinoma spinocellulare ha un potenziale metastatico, seppur inferiore a quello del melanoma. Se non trattato, può crescere localmente, invadere i tessuti circostanti e, in rari casi, diffondersi ai linfonodi o ad altri organi.
È impossibile prevedere quale specifica cheratosi attinica evolverà. Per questo motivo, tutte le cheratosi attiniche devono essere considerate con attenzione e, nella maggior parte dei casi, trattate per prevenire la loro progressione. La loro presenza è un chiaro segnale di un danno solare significativo e un indicatore di un rischio aumentato di sviluppare altri tumori della pelle.
Rimedi e trattamenti per la cheratosi attinica
Il trattamento della cheratosi attinica mira a distruggere o rimuovere le cellule cutanee danneggiate per prevenire la loro evoluzione in carcinoma spinocellulare. La scelta del trattamento dipende dal numero di lesioni, dalla loro localizzazione, dalle dimensioni, dal fototipo del paziente e dalla sua tolleranza.
- Crioterapia:
- meccanismo: congelamento della lesione con azoto liquido (-196°C). Il freddo estremo distrugge le cellule anomale.
- vantaggi: rapida, efficace per lesioni singole o poche lesioni, ben tollerata, non richiede anestesia.
- svantaggi: può causare ipopigmentazione (macchia chiara) temporanea o permanente, formazione di bolle e croste.
- Farmaci topici:creme o gel da applicare direttamente sulla lesione, utili per trattare aree estese con molte cheratosi attiniche o lesioni non facilmente visibili.
- Terapia fotodinamica (PDT):
- meccanismo: si applica una crema fotosensibilizzante sulla lesione, che viene assorbita selettivamente dalle cellule anomale. Successivamente, la zona viene esposta a una luce specifica (rossa o blu) che attiva la crema, generando radicali liberi che distruggono le cellule danneggiate.
- vantaggi: efficace per lesioni multiple e aree estese, buon risultato estetico.
- svantaggi: può essere dolorosa durante l'esposizione alla luce, richiede più sessioni, fotosensibilità temporanea.
- Escissione chirurgica: rimozione della lesione con un bisturi.
- vantaggi: permette l'esame istologico del tessuto rimosso (cruciale per confermare la diagnosi e escludere invasività) e offre una rimozione completa in una sola seduta.
- svantaggi: lascia una cicatrice e richiede punti di sutura.
- Laser terapia:
- laser CO2 ablativo: vaporizza il tessuto danneggiato.
- laser frazionato: stimola il rinnovamento cellulare.
- vantaggi: precisione, buon risultato estetico.
- svantaggi: costo più elevato, richiede attrezzature specifiche.
La scelta del trattamento più appropriato deve essere discussa con il dermatologo, che valuterà la lesione, il tipo di pelle e la storia clinica del paziente.
La migliore crema per la cheratosi attinica
Non esiste una singola "migliore crema" universale per la cheratosi attinica, poiché la scelta dipende dalla gravità delle lesioni, dall'estensione dell'area da trattare e dalla tolleranza individuale del paziente. Le creme per la cheratosi attinica sono farmaci e devono essere utilizzate solo su prescrizione e sotto la supervisione di un dermatologo.
Le creme più efficaci e comunemente prescritte includono:
- creme a base di 5-fluorouracile (5-FU): sono tra le più efficaci. Agiscono distruggendo le cellule anomale. Il trattamento è prolungato (diverse settimane) e provoca una reazione infiammatoria significativa (arrossamento, desquamazione, croste) prima della guarigione.
- creme a base di imiquimod: un immunomodulatore che stimola la risposta immunitaria locale per eliminare le cellule danneggiate. Anche questo trattamento può causare una reazione infiammatoria.
- creme a base di diclofenac gel (con acido ialuronico): un FANS topico con proprietà antinfiammatorie e cheratolitiche. È meno irritante rispetto al 5-FU e all'imiquimod, ma richiede un uso più prolungato (mesi) ed è più adatto per cheratosi attiniche multiple e meno gravi.
- creme a base di tirbanibulin: un farmaco più recente, approvato per il trattamento topico delle cheratosi attiniche sul viso e sul cuoio capelluto.
La scelta della crema più adatta e la sua corretta applicazione devono essere sempre guidate dal dermatologo, che monitorerà la reazione della pelle e la progressione del trattamento.